完整報導請見【報導者The Reporter】⟪我們,沒有地方好死?⟫ 2024/9/12
文字/陳玉梅
攝影/楊子磊、黃世澤
設計/黃禹禛
核稿/方德琳、梁玉芳;責任編輯/張詩芸
孤身租屋、無效醫療、老老照顧、家屬有難⋯⋯
在醫院很難死,但哪兒可以好死──4個有家「走」不得的血淚告白
我們不願談死,而且總認為喪鐘是為他人而響,加上總是忙著生活,很少人會在有臨終照護需求前就跟家人討論「想在哪死去」的期望。但是台灣逐漸成為視自主跟尊嚴為崇高價值的社會,愈來愈多人希望按照自己的意願決定臨終前的醫療與場所,提前為死亡做準備──這才發現,面臨「找不到地方好死」的困境。
據統計,台灣人近6成死在醫院、3成多的人死在家,怎麼會找不到地方?事實上,「找不到地方好死」除了指空間上缺乏合適的臨終照顧場所,還有過度醫療、安寧法規的限制,及社會文化看待死亡、談論死亡的禁忌,都讓人生最後這段路,難以安度。
這不獨是孤老跟弱勢者的困境,也是明日的你我。
案例1:無效醫療卡關,簽了DNR卻只剩軀殼躺在呼吸照護病房
凱琳(化名)想方設法,盤算了一個理想的解套方式。
為了讓臥床的母親結束依賴維生機器存活的日子,凱琳跟經營葬儀社的朋友計畫好,他會幫忙安排救護車,讓媽媽在轉院途中離世。跟媽媽道別的話,她也想好了:「12年了,生不如死,妳離開這個身體投胎重來,我們有緣再聚。現在,我要關掉妳的呼吸器。」
為什麼凱琳的媽媽找不到地方拔管,女兒得謀畫讓母親在救護車上死?
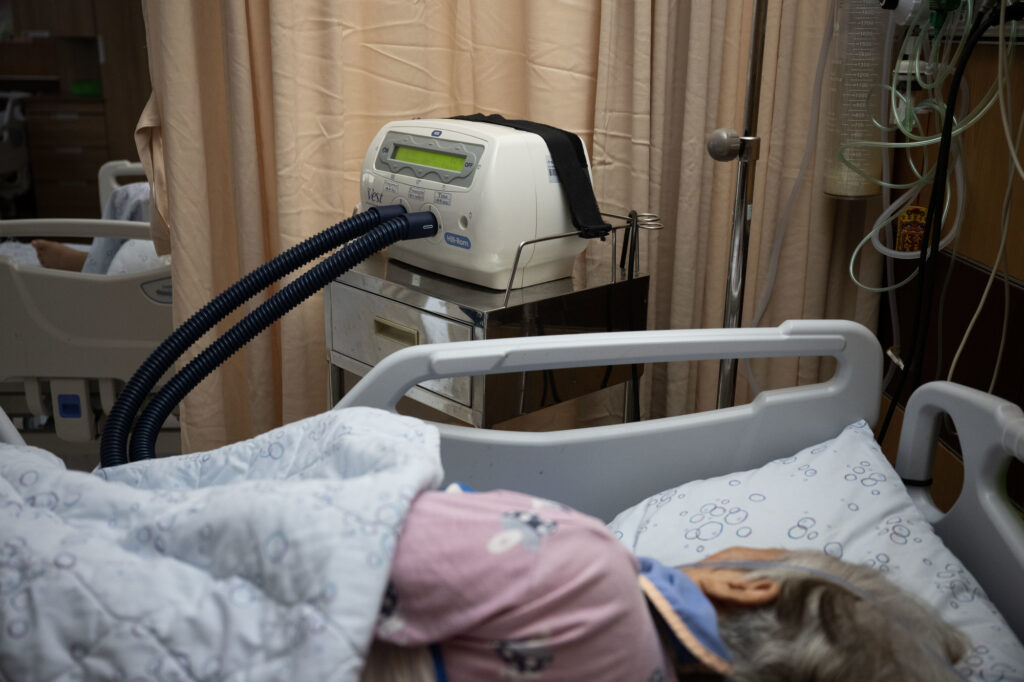
凱琳母親二度中風搶救回來後,就過著癱瘓臥床,毫無意識,連動根指頭、眨一下眼皮都沒辦法的日子。12年來,在安養院一有狀況,院方就送醫,治療穩定後又送回來。沒有意識的母親就這樣不斷地往返於醫院與安養院之間,活著。
凱琳覺得母親健康時活得自由自在,想到哪,騎台腳踏車就走,從來不想勞煩兒女,「如今她只剩一副軀殼,她一定不願意這樣活著。」可是10多年來,躺在床上的母親毫無選擇。
凱琳哽咽地說,每次去探視母親,看到她瘦到皮包骨、肢體僵化攣縮,凱琳每看一次就傷心一次。她這個做女兒的,從壯年的40多歲到現在50多歲,一直處在「什麼都不能為母親做」的內疚當中。
「病人只要有呼吸器就能活!」
去年(2023),凱琳母親又因感染COVID-19送醫,雖然凱琳兄妹早已幫母親簽署「不施行心肺復甦術同意書」(簡稱DNR),但是醫護人員見她母親很喘,照著SOP又緊急接上了呼吸器。
面對醫院的醫療常規流程,凱琳說,他們真的不懂怎麼幫母親爭取權益,兄妹倆決定讓母親接受安寧緩和醫療照顧。
安寧療護關注病人生命盡頭的生活品質,幫助病人在無痛、溫暖的環境中,自然結束生命。
當母親離開加護病房送到呼吸照護中心,凱琳鼓足勇氣問主治醫師:「我母親可不可以接受安寧⋯⋯」她話還沒說完,醫師就質疑:「既然要接受安寧,為什麼要讓病人接上呼吸器?」凱琳解釋,急診時家屬還不知怎麼反應,醫護人員就接上了。醫師回她:「你們也沒拒絕啊,而且病人只要有呼吸器就能活!」
醫病雙方「善終」觀念不對頻,在醫院和安養院「很難死」

根據《安寧緩和醫療條例》,要撤除維生醫療,接受安寧照顧,必須有兩個專科醫師判定病人為末期。
凱琳找了安寧專科醫師來會診,但主治醫師給了一樣的答案:「這病人我最了解了,她戴呼吸器就能活,不戴呼吸器就會死,而且她器官都還很好。」主治醫師不認為凱琳母親生命已進入末期,拒絕判定她需要接受安寧緩和醫療照顧。安寧科醫師溝通無效,只好離開。
像凱琳母親這樣的故事,每天都在醫院裡發生。遇到的醫師沒有安寧概念,總是動用一切醫療設備,各種管線、針劑、電擊,搶救到最後;家屬不懂死亡相關法律,難以挑戰醫師的權威與價值觀;加上健保給付背後的經濟驅動力所導致的過度診斷跟治療,醫病雙方如果無法在善終觀念上有效溝通,都讓病人一旦進醫院後難以自然死亡。
母親在醫院沒有出路,凱琳想帶她回哥哥家,卻因嫂嫂認為母親已離家多年,反對她死在家。凱琳的房子是租來的,又無法帶母親回自己家。但是,她詢問過的安養院都沒有提供機構安寧照護,也不接受病人死在院裡。台灣提供安寧照護的安養院極少,這是步入超高齡社會的台灣得即刻面對的問題。
當健保規定的住院時間屆滿,醫師催凱琳快將母親轉到能長期照顧依賴呼吸器存活的病人的醫院,凱琳於是動念在救護車上幫母親拔管,讓她解脫。但計畫最終也因醫師堅持用醫院指派的救護車破了局,凱琳母親至今仍躺在醫院的呼吸照護病房。
「我母親臥床第14年了,我都不知道這對她的意義是什麼?醫師高高在上,認為『我在為生命好』,只醫身體,完全沒考慮病人的靈魂在受苦。」
凱琳說,她現在已經放棄能幫母親找到地方善終了,「只求她能在她現在那張床走就好,別再折磨她了。」說完,她忍不住流下崩潰的淚水。
中北部醫護經驗談:約10人即1人「沒地方好死」
欠缺合適的臨終照顧空間,還有醫療、法規上的限制以及社會文化看待死亡、談論死亡的方式,導致了凱琳母親這種「沒有地方死」的現象。
台灣已進入死亡人數不斷爬升的「多死社會」。台東都蘭診所所長余尚儒在〈「多死社會」的警鐘,台灣準備好了嗎?〉文中寫道,延伸的就是死亡前長照跟醫療資源的大量耗用,火葬場需要排隊,合適臨終照顧場所的不足以及醫療院所可能不堪負荷的問題。
實地採訪過程中,我們發現許多臥床多年的病人受限於醫師、家屬的觀念,卡在醫院、安養院,難以善終;買不起房子的人,罹病後,難找到地方死。在中台灣行醫、從事安寧居家醫療多年的胸腔內科醫師陳嘉瑋說:
「孤老、老老相顧,沒有子女照顧的老人,最後真的不知道在哪裡死?」 「當一個人無法自己生活、自理的時候,生活就會變得非常悲慘,我在社區實在看太多了。」
根據在中北部社區第一線照顧臨終病人的醫師跟居家護理師估計,目前每照顧10個垂死病人就會遇到1個病人「沒地方好死」。
2023年,台灣已連續4年死亡人口高於出生人口,台灣高齡人口也在這一年開始陡升,「沒地方死」的現象也將愈來愈嚴重。
除了凱琳媽媽,本文採訪單身、30多歲就已走到生命晚期的佳吟;女兒在國外,自己在台灣孤老的阿媛(化名);以及為了父親能安詳離世而奔走的小芳,他們都因為無法解決在家照顧的困難,面臨自己或家人「找不到地方好死」的挑戰。
為何沒有地方可以讓人好死?觀念、法規、禁忌之外,還有哪些障礙造成這樣的困境?…
全文請見【報導者The Reporter】〈在醫院很難死,但哪兒可以好死──4個有家「走」不得的血淚告白〉
